疫学
1817年に振戦麻痺としてジェームズ・パーキンソン先生により発表された神経変性疾患であり、アルツハイマー病に次いで頻度の高い疾患です。ほとんどが遺伝歴のない孤発型です。加齢が重要な危険因子ですが、5?10%に認められる遺伝性パーキンソン病もあり、その一部は20歳よりも若くして発症するものもあります。中高年以上で発症すると思われがちですが、若年発症のパーキンソン病も存在します。10万人あたり150人前後ですが、60歳を越えるとその罹患率が増加します。世界の寿命が延びたことで2030年までには、全世界で3000万人になるとされています。
症状と診断
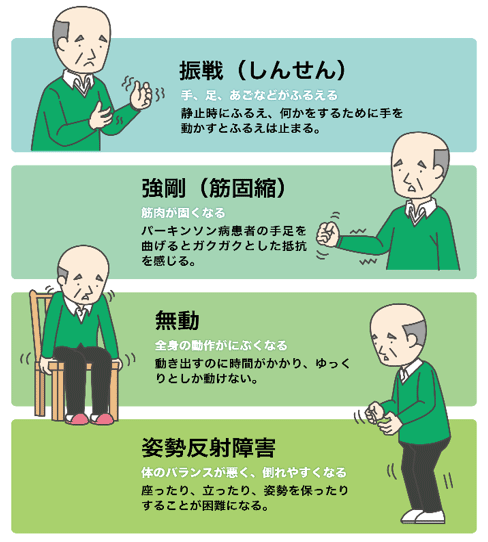
パーキンソン病の4徴とは、静止時振戦、筋肉が固くなる筋固縮、動作が鈍くなる無動または寡動、転びやすくなる姿勢反射(保持)障害を言います(パーキンソン病の4徴:図参照)。 2015年に発表されたMovement Disorders Societyにより新しい診断基準が発表されました。それによれば無動または寡動が必須で静止時振戦か筋固縮のどちらか一方か、両方を伴う場合にパーキンソン病を疑います。支持基準には ①ドパミン補充療法で有効、②レボドパ誘発性ジスキネジアがある、③静止時振戦、④嗅覚障害とMIBG心筋シンチの異常のうち、臨床的確定診断にはこのうち二つを満たす必要があります。
また、該当するとパーキンソン病と診断できない絶対的除外基準には、主なものに①薬剤誘発性、②レボドパが効かない、③シナプス前神経の検査(ダットスキャン)が正常の場合があり、パーキンソン病とは診断することができません。相対的除外項目として重要なものに3年以内の反復する転倒があります。診断にはこれら症状にMIBG心筋シンチ、ドパミン神経の前シナプスの機能を観察するダットスキャンをあわせることで診断精度を高めることが出来ます。
家族歴のあるケースは、積極的にカウンセリングと遺伝子診断を受けることをお勧めします。ダットスキャンで異常を示す進行性核上性麻痺、多系統萎縮症との鑑別が必要です。これら疾患を鑑別するためにMIBG心筋シンチを利用することが大事で、パーキンソン病のみが低下を示します。
血管障害性パーキンソニズム、正常圧水頭症は基本的にはダットスキャンで正常を示すので、鑑別が可能です。
原因
中脳にあるドパミン神経細胞の脱落ですが、セロトニン、ノルアドレナリン、アセチルコリンと多岐に渡ることが分かっています。神経病理学的にレヴィ小体を認めるのを特徴としますが、若年性の場合は、レヴィ小体を認めないケースもあります。遺伝的素因と環境因子の関与が重要とされています。
治療
治療ですが、若年発症のケースは、早期にジスキネジアが出現するので、レボドパ治療は可能な限り避けた方が望ましいとされています。年齢は決まっておりませんが、65歳以上で発症するケースは、最初からレボドパを処方しても比較的ジスキネジアの頻度は高くありません。他にもドパミン作動薬、MAO-B阻害剤、抗コリン剤、アデノシンA2a受容体拮抗剤、COMT阻害剤、ゾニサミドがあります。早期は比較的反応も良好で十分コントロール出来ますが、進行期になるとウェアリングオフ、ジスキネジアが問題となります。進行期の正確な定義はありませんが、レボドパの服用回数が5回以上、オフ時間が2時間以上、問題となるようなジスキネジアが1時間以上を一つの目安にすることを提唱しております。内服でコントロールが出来なくなりますと、デュオドーパ、脳深部刺激療法を推奨します。適応は専門家が診察を行ない、相談の上、決定することを推奨しております。また、進行期は認知症などの非運動症状のコントロールも重要になってきます。
パーキンソン病を一般医より専門家がフォローする方が、生命予後が良いというデータもありますので、診断が疑われるときは早めに脳神経内科を受診することが大事と思います。









